Semiología respiratoria
Autores: Torregrosa Bertet MJ1, de Frutos Gallego E2
1 Pediatra. CAP Dr. Lluís Sayé. Raval Nord. Barcelona. España.
2 Pediatra. CAP Dr. Lluís Sayé. Raval Nord. Barcelona. España.
Una anamnesis cuidadosa y una exploración física completa constituyen las herramientas básicas e indispensables para el pediatra de Atención Primaria.
CONSIDERACIONES GENERALES
Es muy importante respetar la intimidad del niño. El tórax se ha de mantener desnudo y, en función de la edad, se explorará en una camilla o en brazos de la madre, procurando un ambiente y temperatura agradable.
Inspección general
Inicialmente observar el estado general, la actitud, la constitución y el estado nutricional del niño.
Tórax
Forma general y circunferencia del tórax (medido a nivel de la línea intermamilar): en los dos primeros años de vida es igual o un poco menor que el perímetro cefálico. Durante la infancia el tórax es casi redondo, siendo el diámetro anteroposterior igual al transverso; a medida que el niño va creciendo lo hace a expensas del perímetro transverso. La expansión del tórax durante la inspiración en un adolescente sano es de 4-5 cm.
En niños pequeños, el apéndice xifoides puede sobresalir normalmente, debido a la unión poco firme entre el xifoides y el cuerpo del esternón.
Se debe observar la existencia de:
-
Pectus excavatum, pectus carinatum, asimetría de tórax o abultamiento precordial.
Las características normales y la descripción de la patología se describen en la Tabla 1.
Tabla 1. Inspección general: tórax. Mostrar/ocultar
|
|
Característica |
Alteración |
|
Forma general y circunferencia de tórax
a) Pectus excavatum |
Forma de embudo con depresión central característica |
Anomalía congénita
Hipertrofia adenoidea
|
|
b) Pectus carinatum |
El esternón protuye en forma de "quilla" de barco |
Trastorno aislado, raquitismo u osteopetrosis |
|
c) Asimetría |
|
Escoliosis |
|
d) Abultamiento precordial |
|
Cardiopatía congénita, neumotórax, enfermedad torácica crónica localizada
Tumores musculares. Sarcoma de Ewing
Ausencia congénita de pectorales (síndrome de Poland)
|
|
Ángulo costoesternal |
Margen inferior de la costilla con el esternón: normal 45° |
Aumenta: enfermedad pulmonar
Disminuye: malnutrición, estados carenciales
|
|
Expansión torácica |
Niños pequeños: predominio de movimiento abdominal
Niños mayores de 6-7 años: movimiento torácico
|
|
|
Respiración paradójica |
El abdomen asciende en la inspiración y desciende en la espiración |
Insuficiencia respiratoria. Neumotórax
Enfermedades neuromusculares
Parálisis del nervio frénico. Corea
|
Pulmones
En los movimientos respiratorios normales se observa que la inspiración es más corta que la espiración, con una relación de 1:3 en niños mayores y adultos. Se debe identificar:
-
Patrón respiratorio.
-
Frecuencia respiratoria (FR): valores normales (respiraciones por minuto):
-
Recién nacido: 30-50.
-
6 meses: 20-40.
-
1-2 años: 20-30.
-
2-6 años: 15-25.
-
Mayor de 6 años: 13-20.
-
Profundidad de la respiración (batipnea): en el niño pequeño escuchar la respiración con la campana del estetoscopio colocada en la boca o en la nariz, permite estimar la frecuencia y la profundidad de la respiración y distinguir sonidos originados en las vías respiratorias superiores.
-
Dificultad respiratoria.
Mediante anamnesis se explorará la existencia de:
-
Tos: el reflejo de la tos se puede provocar explorando la garganta con el depresor o apretando suavemente el hueco supraesternal. Puede estar deprimido en niños con retraso mental, enfermedad debilitante, parálisis de la musculatura respiratoria o tras administración de sedantes o antitusígenos.
-
Hemoptisis.
Las características y descripción de patología relevante se encuentran en la Tabla 2.
Tabla 2. Inspección general: pulmones Mostrar/ocultar
|
|
Característica |
Alteración |
|
Patrón respiratorio |
Prematuro y recién nacido: R. Cheynes-Stokes: alterna periodos de respiración rápida y profunda con periodos de respiración lenta y superficial
Más de 4 meses: respiración regular
|
Procesos metabólicos o respiratorios que produzcan depresión del centro respiratorio |
|
Frecuencia respiratoria
a) Taquipnea
|
Frecuencia respiratoria alta |
Enfermedad respiratoria, signo precoz de insuficiencia cardíaca, infecciones, fiebre, intoxicaciones, acidosis, shock |
|
b) Bradipnea |
Frecuencia respiratoria baja |
Depresión respiratoria central, aumento de la presión intracraneal, sedantes o tóxicos |
|
c) Respiración atáxica (Biot) |
Patrón respiratorio caótico, que combina periodos de apnea con movimientos respiratorios irregulares y superficiales |
Lesiones del sistema nervioso central (SNC) que afectan al centro respiratorio (encefalitis, periodos preagónicos) |
|
Profundidad de la respiración (batipnea) |
Se relaciona con el grado de anoxia existente, actividad del centro respiratorio y presencia de acidosis o alcalosis |
Enfermedad obstructiva pulmonar
Acidosis metabólica
|
|
Dificultad respiratoria |
Aleteo nasal |
Utilización de músculos accesorios |
|
Balanceo de cabeza |
Cansado o dormido. Aumento del trabajo respiratorio |
|
Retracciones |
Obstrucción o disminución de la distensibilidad (compliance) pulmonar |
|
Tos
a) Espiratoria paroxística
|
Seguida de grito inspiratorio, emetizante |
Tosferina, paratosferina, infección respiratoria |
|
b) Productiva difusa |
|
Bronquitis, catarro de vías altas, goteo posnasal, fibrosis quística |
|
c) Fuerte no productiva |
Perruna |
Laringitis, difteria laríngea |
|
d) Espasmódica |
|
Infección por Chlamydia |
|
Hemoptisis |
|
Obstrucción por un cuerpo extraño, tuberculosis, traumatismo torácico, tumor, cardiopatía, sangrado del tracto respiratorio superior |
Palpación
Se realizará con suavidad, palpando las diferentes regiones del tórax. En algunos casos ayudará a confirmar las alteraciones encontradas en la inspección (Tabla 3).
Tabla 3. Palpación Mostrar/ocultar
|
|
Característica |
Alteración |
|
Movilidad torácica
a) Palpación de las bases
|
Manos en bases del tórax y pulgares hacia las vértebras dorsales |
Neumotórax, derrame pleural
Disminución de la movilidad del lado afecto
|
|
b) Palpación de los vértices (maniobra de Rouault) |
Apoyar las manos en los vértices y los pulgares coincidiendo en la 7.ª vértebra cervical |
|
Adenopatías
a) Zona submaxilar
b) Cuello
c) Axilas
c) Base del cuello
|
Hipertrofia ganglionar |
Procesos generales, patología de faringe y boca
Tuberculosis
|
|
Puntos dolorosos
a) Unión condroesternal
|
Tumefacción y dolor |
Osteocondritis |
|
b) Crepitación ósea |
|
Fractura de costillas y clavícula |
|
c) Crepitación gaseosa |
Acúmulo de aire en tejido subcutáneo |
Traumatismo torácico, fractura costal, herida incisa, neumotórax, neumomediastino |
|
Frémito |
Palpación de la pared torácica con el niño llorando o hablando |
Disminución: obstrucción de las vías aéreas, derrame pleural
Infección de las vías altas: frémito tosco
Infección de las vías bajas: frémito ausente
|
Se valorará:
-
Movilidad torácica.
-
Adenopatías.
-
Puntos dolorosos.
-
Frémito.
Percusión
Se realiza con el método directo (aplicando golpes suaves sobre la pared torácica con los dedos índice y medio) en niños pequeños, y de forma indirecta (dedo/dedo) en el niño mayor. La percusión debe ser simétrica y comparativa; normalmente en el niño dará un sonido más intenso y resonante, de tonalidad elevada, dada su mayor capacidad vibratoria.
Es útil comenzar percutiendo las zonas donde se espera que exista timpanismo, siguiendo con las que presenten matidez.
Se evalúa:
-
Matidez torácica.
-
Timpanismo torácico.
Las características normales y patológicas se exponen en la Tabla 4.
Tabla 4. Percusión Mostrar/ocultar
|
|
Característica |
Alteración |
|
Matidez torácica:
Se observa sobre los omóplatos, diafragma, hígado y mediastino
|
Parte superior del hígado: se percute normalmente sobre el nivel de la sexta costilla desde la línea media axilar al esternón |
Situaciones que causen hepatomegalia o elevación hepática (como en la distensión abdominal) o atelectasia de los lóbulos del pulmón derecho
Se percutirá en la misma posición en el lado izquierdo en la dextrocardia con levorrotación hepática o con situs inversus
|
|
Límite inferior de los pulmones o parte superior del diafragma: 8.ª-10.ª costillas posteriormente o a ambos lados |
Diafragma más alto de lo normal en situaciones que produzcan atelectasia pulmonar o distensión abdominal
Posición más baja en situaciones que producen hiperinsuflación: enfisema, tumores o lesiones ocupantes en el tórax
|
|
Mediastino: suele percutirse en los niños como la zona de matidez cardíaca; el timo no suele producir zona de matidez ampliada por encima del corazón |
Situaciones que produzcan desplazamiento cardíaco o del mediastino |
|
Matidez por debajo del ángulo del omóplato izquierdo |
Derrame pericárdico (signo de Ewart o Pin) |
|
Timpanismo torácico: Aumento de la cantidad de aire en el tórax |
|
Enfisema. Se acompaña de una movilidad diafragmática disminuida |
|
Timpanismo localizado |
Neumotórax. Pulmón quístico, absceso, obstrucción por cuerpo extraño o en la hernia diafragmática |
|
Aumento de la resonancia sobre la zona hepática |
Perforación de víscera hueca |
Auscultación
Los ruidos respiratorios se originan en las vías respiratorias grandes, donde la velocidad y la turbulencia inducen vibraciones en las paredes de las vías respiratorias. Estas vibraciones se transmiten a través del tejido pulmonar y la pared torácica a la superficie, en donde pueden oírse con la ayuda del estetoscopio.
Los ruidos respiratorios normales están directamente relacionados con la velocidad del flujo aéreo y la morfología de la luz de la vía de conducción.
La velocidad del flujo está principalmente determinada por la ventilación pulmonar y el área total de la vía aérea. El movimiento del aire a través de los bronquiolos terminales y los alveolos no participa en la producción de los sonidos respiratorios, ya que la velocidad del aire a este nivel es muy lenta para producir turbulencias u ondas sonoras.
Sin embargo, las enfermedades que afectan a las vías terminales y a los alveolos modifican los sonidos en la superficie del tórax, ya que aumentan o disminuyen la transmisión.
La auscultación pulmonar constituye una herramienta clínica indispensable que nos permite relacionar los ruidos respiratorios con las diferentes características fisiológicas de cada enfermedad.
Es importante una buena colaboración por parte del paciente; así en el adulto y en el niño mayor nos permitirá correlacionar los ruidos con las fases inspiratoria y espiratoria, generándose diferentes flujos respiratorios según el esfuerzo.
En el niño pequeño, sobre todo en el lactante, hay que adaptarse al llanto; también se pueden utilizar diferentes técnicas de distracción como dejarlo en los brazos de la madre, utilizar el chupete, etc.
Es importante que la temperatura del estetoscopio esté templada para conseguir que la maniobra sea tranquila.
Existe relación entre las diferentes zonas de auscultación y el lugar de generación de los ruidos respiratorios. Es importante auscultar siempre la zona traqueal y del cuello, y luego de forma metódica continuar con la auscultación pulmonar. Se hará de forma simétrica y comparativa.
Los ruidos respiratorios tienen una calidad diferente en los niños debido a que la transmisión acústica ocurre a través de una vía aérea más pequeña, el parénquima pulmonar es menor y la pared torácica es más delgada.
CLASIFICACIÓN Y NOMENCLATURA DE LOS RUIDOS RESPIRATORIOS
A pesar de los grandes avances tecnológicos, la clasificación y nomenclatura de los ruidos respiratorios ha sido imprecisa y confusa hasta hace unos 20 años. La actual clasificación se basa en un consenso de expertos, y en ella se describen los diferentes sonidos basados en las características acústicas (Tabla 5). La fase inspiratoria transmite los ruidos generados en la vía aérea lobar y segmentaria, y la fase espiratoria –pasiva y más silenciosa– refleja los ruidos de la vía aérea más central. Los ruidos que se auscultan en el tórax presentan un rango de frecuencias entre 100-800 Hz.
Tabla 5. Clasificación y nomenclatura de los ruidos respiratorios Mostrar/ocultar
|
Ruido respiratorio |
Mecanismo |
Origen |
Acústica |
Relevancia |
|
Sonidos básicos
a) Sonidos pulmonares
b) Sonidos traqueales
|
Flujo turbulento vértices |
Vía aérea central (espiración), lobar y segmentaria (inspiración) |
Frecuencia <100 a > 1000 Hz |
Ventilación regional, calibre de la vía aérea |
|
Flujo turbulento, resonancia en la vía aérea |
Laringe, tráquea y vía aérea superior |
Frecuencia <100 a 3000 Hz |
Configuración de la vía aérea superior |
|
Sonidos adventicios
a) Sibilancias
b) Roncus
c) Crepitaciones
|
Oscilación vía aérea |
Vía aérea central e inferior |
Sinusoidal 100 a > 1000 Hz
Duración > 80 ms
|
Obstrucción de la vía aérea, limitación del flujo aéreo |
|
Movimiento de fluidos, vibración pared vía aérea |
Vía aérea principal |
Sinusoidal < 300 Hz
Duración > 100 ms
|
Secreciones, obstrucción bronquial |
|
Apertura de la vía aérea pequeña y movimiento de las secreciones de vía aérea |
Vía aérea central e inferior |
Ondas explosivas < 20 ms |
Apertura y cierre de la vía aérea, secreciones |
Modificada de Pasterkamp H, et. al. Am J Respir Crit Care. 1997.
Ruidos normales
Los ruidos respiratorios normales se generan en las vías aéreas centrales o proximales y se transmiten filtrados hacia las zonas periféricas. Estos ruidos normales son: ruidos traqueal/bronquial, broncovesicular y vesicular.
Las características se encuentran en la Tabla 6.
Tabla 6. Características de los ruidos respiratorios normales Mostrar/ocultar
|
Denominación |
Localización |
Características |
Alteración |
|
Sonido traqueal/bronquial
• Traqueal
• Bronquial
|
Cuello y campos pulmonares superiores |
• Continuo
• Inspiratorio y espiratorio
• Fase inspiratoria más ruidosa
• Pausa entre ambas fases
|
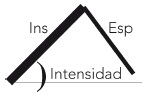 |
Presencia en tórax sugiere consolidación |
|
Sonido broncovesicular |
Región hiliar |
• Inspiratorio y espiratorio
• Domina la fase inspiratoria, la espiratoria es más corta y suave
|
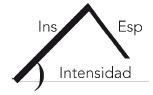 |
Aumento de intensidad sugiere aumento de ventilación o consolidación |
|
Sonido vesicular |
Periferia del campo pulmonar
Atenuación de los ruidos respiratorios bronquios y región hiliar
|
• Intensidad variable
• Depende de la ventilación y la masa corporal
|
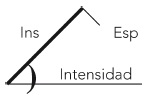 |
Disminución sugiere consolidación |
Ruidos anormales o adventicios
Se clasifican en:
-
Sonidos continuos: sibilancias y roncus.
-
Sonidos discontinuos: crepitantes.
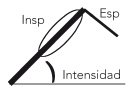
La clasificación y las características se encuentran en la Figura 1 y la Tabla 7.
Figura 1. Sonidos adventicios Mostrar/ocultar
Tabla 7. Características de los ruidos respiratorios adventicios Mostrar/ocultar
|
Denominación |
Localización |
Características |
Alteración |
|
Continuos
a) Roncus
b) Sibilancias
|
• Final inspiración y espiración
• Duración de muy cortos (200 ms) a varios segundos
|
• Tono bajo y grave
• Tono alto y musical
|
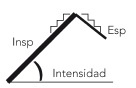 |
• Obstrucción bronquial
• Espesamiento paredes bronquiales hiperactivas
• Colapso de las vías por presión del tejido pulmonar |
|
Discontinuos
Crepitantes
|
Generalmente en bases pulmonares
Corta duración < 20 ms
|
• Burbujeantes, como un “chisporreo” |
 |
|
|
Finos: final inspiración |
Persistentes y múltiples sugieren edema pulmonar, neumonía |
|
Medianos: inspiración y espiración
Al fluir el aire por acúmulo de secreciones en bronquios más pequeños
|
Bronconeumonía, bronquiectasias, tuberculosis, micosis |
|
Gruesos: sonidos burbujeantes de baja intensidad. Acumulación de secreciones en bronquios mayores y tráquea |
BIBLIOGRAFÍA
-
Atlas de ruidos respiratorios. En: Escuela de Medicina de la Pontificia Universidad Católica de Chile [en línea] [consultado el 16/06/2015]. Disponible en http://publicacionesmedicina.uc.cl/AtlasRuidos/IndiceRuidosRespiratorios.html
-
Barness LA. Diagnóstico pediátrico. Madrid: Marbán Libros; 2000.
-
Breath sounds. En: Colorado State University [en línea] [consultado el 16/06/2015]. Disponible en: www.cvmbs.colostate.edu/clinsci/callan/breath_sounds.htm
-
Forgacs P. The functional basis of pulmonary sounds. Chest. 1978;73:399-405.
-
Función pulmonar y su evaluación. Semiología respiratoria. En: Uninet.edu [en línea] [consultado el 16/06/2015]. Disponible en: http://tratado.uninet.edu/c020102.html
-
Lherer S. Understanding lung sounds with audio-CD. 3.ª edición. Filadelfia: Saunders; 2002.
-
Mikami R, Murao M, Cugell DW, Chretien J, Cole P, Meier-Sydow J, et al. International Symposium on Lung Sounds. Synopsis of proceedings. Chest. 1987;92:344-5.
-
Noguer-Balcells. Exploración clínica práctica. Barcelona: Masson; 2006.
-
Pasterkamp H, Kraman SS, Wodicka R. Respiratory Sounds. Advances beyong the stetoscope. Am J Respir Crit Care Med. 1997;156;974-87.
-
Sánchez A, Daza P. Semiología respiratoria en Pediatría. Rev Gastrohnup. 2011;13:S49-S57.
-
Sánchez DI. Aplicaciones clínicas del estudio objetivo de los ruidos respiratorios en Pediatría. Rev Chil Pediatr. 2003;74:259-68.
Cómo citar este artículo
Torregrosa Bertet MJ, de Frutos Gallego E. Semiología respiratoria. FAPap Monogr. 2020;1:7-12